角膜変性症とアベリノ検査
クリニックのスタッフから「アベリノ検査について教えて欲しい」と言われました。アベリノ検査は、角膜変性症(ジストロフィー)の素因があるかないかを検出する比較的新しい遺伝子検査です。そこで今回は、角膜変性症とアベリノ検査について書きたいと思います。
角膜変性症(角膜ジストロフィ)とは?
広義の角膜変性症には、様々な病気が含まれます。例えば、円錐角膜やペルーシド辺縁角膜変性などの角膜形状の異常や、フックス角膜内皮変性症や後部多形性角膜内皮変性症などの角膜内皮の異常など、角膜のあらゆる部分にいろんな変性症があります。
その中でも、角膜実質に混濁を生じる変性症がいくつかあります。今回はアベリノ検査に関連する疾患ということで、角膜実質に病変が出る顆粒状角膜変性症について書きます。
角膜実質に混濁が出る角膜変性症にもさまざまなものがありますが、代表的なものは
- I型顆粒状角膜変性症:角膜実質に顆粒状の濁り(ヒアリン顆粒)が沈着
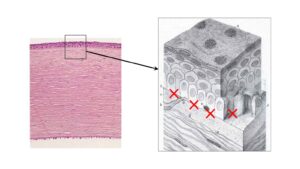
- II型顆粒状角膜変性症:顆粒状の混濁と格子状の濁り(アミロイド)が混在(下図)
- 格子状角膜変性症:格子状の濁りが沈着
- 斑状角膜変性症:斑状の濁り(ムコ多糖)が沈着
- シュナイダー角膜変性症:コレステリン結晶が沈着
などです。
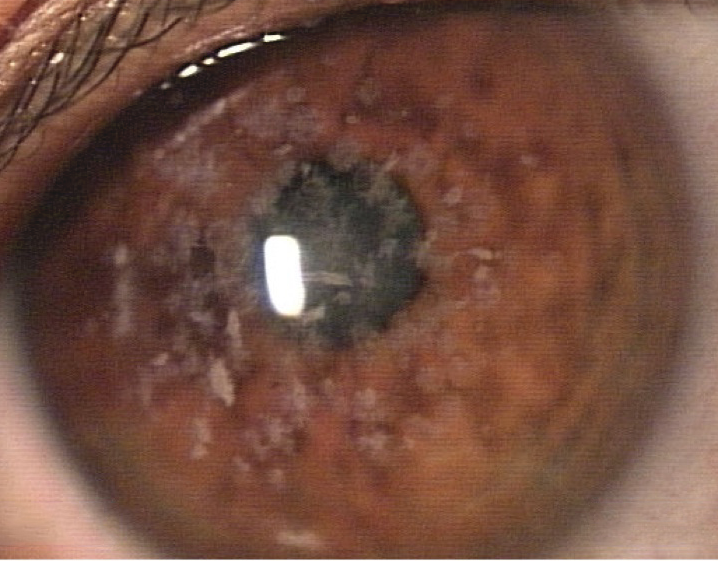
日常診療をしていて一番よく見かけるのは、II型顆粒状角膜変性症です。このII型顆粒状角膜変性は、アベリノ角膜変性症とも呼ばれています。この名前は、イタリアのアベリノ村というところでこの病気の家系が初めて報告されたことからきています(文献1)。
アベリノ角膜変性症の頻度については、韓国のスタディでは人口1万人に対して11.5人(870人に一人ぐらいの頻度)と報告されています(文献2)。日本人は人種的に韓国人と近いので、同じぐらいの頻度ではないかと推測できます。
II型顆粒状角膜変性症(アベリノ角膜変性症)の次ぐらいによく見かけるのは、I型顆粒状角膜変性症、格子状変性症あたりかと思います。斑状角膜変性症やシュナイダー角膜変性症、その他は比較的稀で、私自身もこれまでに1人〜数人しか出会ったことがありません。
遺伝形式は、顆粒状角膜変性症、格子状角膜変性症、シュナイダー角膜変性症は常染色体優勢遺伝、斑状角膜変性症は常染色体劣性遺伝です。
これらの変性症の多くは子供の頃や青年のうちから発症します。
しかし、私自身は、未成年の角膜変性症の方には数人しか出会ったことがありません。子供のうちはまだ症状が軽く、そして視力が落ちない限り、普通の健康な子供はなかなか眼科にくる機会がないからかもしれません。
何歳ぐらいで視力が落ちてくるかは、変性症の種類にもよりますが、顆粒状角膜変性症の場合には若いうちにはあまり問題がなく、中年以降になって見えにくくなってくる人が多いです。
顆粒状角膜変性の治療
顆粒状の混濁は、通常角膜の浅い層に発生するので、エキシマレーザーで削り取ってしまうことにより、角膜を透明かつ平滑にして視力を改善させることができます。この治療を「エキシマレーザーを用いた治療的角膜切除術(phototherapeutic keratectomy;PTK)」と言います。
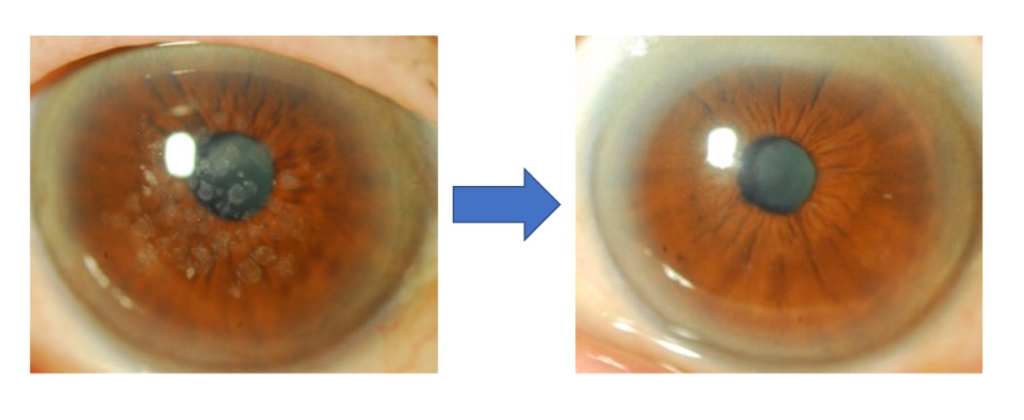
混濁と一緒に周りの正常な角膜もある程度削れてしまいますが、角膜実質の厚みの1/4〜1/3ぐらいであれば普通は削っても大丈夫です。角膜実質の厚みは、日本人では450〜500μmぐらいありますから、100〜150μmぐらいは削ることができます。
ただし、角膜ジストロフィの混濁は遺伝的な素因によって起きるものなので、一旦PTKで混濁を取り除いた後でも何年かするとまた混濁が再発することがあります(文献4、5)。
再発した場合には、残った角膜の厚みにもよりますが、もう1度ぐらいはPTKを追加できる場合が多いです。
一方、他の角膜ジストロフィで混濁が角膜の深い層に及んでいる場合には、PTKでは削りすぎになってしまうため、角膜移植が行われます。
顆粒状角膜変性症の人にLASIKはできるか?
さて、この顆粒状角膜変性症ですが、PTKで混濁を削る治療は一般的なのに、同じエキシマレーザーを用いた手術でも、レーシックをするとなぜか術後に混濁が再発し、さらに悪くなってしまいます。術後数ヶ月してからフラップの切開面の両側に白い顆粒状の混濁がたくさん再発してきて、視力が下がってしまうのです。混濁のところで光が散乱するので、色のコントラストなども悪くなってしまいます。
なので、近年では顆粒状角膜変性の素因のある人にレーシックは行われなくなりました(文献6)。
しかし、前述のように、I型・II型(アベリノ型)顆粒状角膜変性は若い頃にはあまり症状がなく、中年以降になってから徐々に症状が強くなってきます。なので、自分がその疾患にかかっていることを知らずにレーシックを受けに病院を訪れる人が時々いるのです。
そして、このような角膜変性症の素因を持つかどうかを診断するための1つの方法が、遺伝子検査です。
角膜変性症の遺伝子検査
角膜変性症の原因になる遺伝子変異については、かなりのことがわかってきました。角膜変性症のうち複数のものでは、TGFβIというタンパク質を司る遺伝子に突然変異があることが報告されています。
有名なところでは、I型顆粒状角膜変性症ではp.Arg555Trp(555番目のアミノ酸であるアルギニンがトリプシンに変わっている)という変異が、II型顆粒状角膜変性症(アベリノ角膜変性症)ではp.Arg124His(124番目のアミノ酸であるアルギニンがヒスチジンに変わっている)という変異が、そして、格子状角膜変性症ではp.Arg124Cys(124番目のアミノ酸であるアルギニンがシステインに変わっている)という変異が報告されています(文献7)。
それで、これらの突然変異を持っているかどうか調べれば、高い確率で将来角膜変性を発症する素因があるかどうかがわかる、という理屈です。
このような遺伝子の異常は、以前は大学の研究室などで行われていましたが、最近では民間の検査会社で調べてくれるところが出てきました。その1つが、Avellino社(https://www.avellino.com/en/)というアメリカの会社です。
この会社は、患者さんの頬粘膜の細胞を採取して送ると遺伝子の検査をしてくれて、I型顆粒状角膜変性、II型顆粒状角膜変性(アベリノ変性)、格子状角膜変性、Reis-Buckler角膜変性、Thiel-Behnke 角膜変性の5つの疾患の原因になる遺伝子変異があるかどうかを調べてくれます(アベリノユニバーサルテスト;Avellino Universal Test)。
ちなみに、Reis-Buckler角膜変性とThiel-Behnke角膜変性はともに角膜実質のもっとも表層にあるボーマン層という部分の変性症で、小児期から角膜に独特の混濁が現れる病気です。
しばらく前に出た論文によれば、世界中で一番多くアベリノユニバーサルテストを実施している(つまり1番のお得意さん)は、韓国と日本だそうです。韓国は、レーシックなどの屈折矯正手術の前に、角膜変性症の素因がないかどうか調べるためにほぼ全例に検査を行っているそうです。日本は、眼科医が診察して明らかに角膜変性がある人には行わず、異常所見がない人に確認のために検査をしている施設があるということです。それを反映してか、検査をした人たちの陽性率は、韓国では1万人に対して15人、日本は1万人に対して3人だそうです(文献7)。
陽性と判定された人たちは、上記の5つの遺伝子変異のどれかが陽性だったということになります。しかし、その人たちが将来角膜変性を発症したかどうかについての追跡調査は行われていないでしょう。遺伝子検査で陽性でも、その人が本当に中年以降になって角膜変性症を発症するかどうかを見るには、数十年の長い年月がかかり、実際に調べるのはかなり難しいだろうと思われます。
さらに、これら5つの遺伝子異常の検査による角膜変性症の検出率ですが、これも文献によれば75〜90%(アジア人は検出率が高く90%近い)ということです。つまり、10〜25%の人は、角膜変性症であってもこの検査では引っかかってこない可能性があるということです。または、この5つに含まれていない別の遺伝子変異に起因する角膜変性症は見つけられない、ということでもあります。
そこで、今後この5つの遺伝子変異にさらに6つの変異を加えて、11種類の遺伝子異常を調べる新しい検査が近く使えるようになる予定だそうです。これらの11種類の遺伝子異常を調べるようになれば、検出率は、90〜97%程度と上昇する見込みらしいです。
レーシック前に遺伝子検査は必要か?
さて、それでは、角膜変性症の人にレーシックをしてしまわないために、前もって遺伝子検査をする必要はあるのでしょうか?
私自身は、必ずしも必要ないだろうと考えています。
その理由は、前述のように角膜変性症はレーシックができる20歳ぐらいになった時点で既に発症している人がほとんどで、普通の眼科診察の時点でわかることが多いからです。上述の論文でも、日本では眼科医があらかじめ診察をして、明らかな角膜変性症の人を除いているために、遺伝子検査での検出率が韓国の1/5でした。これらの、症状はないけれど検査で異常ありと出た人が、将来本当に発症するかどうかもわからないし、検査で陰性と出ても100%大丈夫とも限りません。ごくわずかな不確実さを全てなくすことはできません。
また常染色体優性遺伝ということは、その患者さんのご両親のいずれかに同じ病気を持っている人がいるということで、そこでもある程度の判断ができます。
ただ、この検査ができること自体は、私は個人的には良いことだと思います。
口の中の粘膜を少し擦り取って送るだけで、安全に、ある程度高い精度で診断ができるわけです。診断ができるということは、その人が将来どの程度まで角膜混濁が進行するのか、見えにくさが進んでいくのかどうか、PTKなどの方法で治せるのか、などをいろいろ予測したり、対処法を調べたりもできます。
例えば、ご両親や兄弟に角膜変性症の人がいて自分が大丈夫かどうかを確認したい、などの場合にも、有用な方法だと思います。
また、レーシック前にすごく不安が強くどうしても調べておきたい場合には、やって悪いことはないと思います。
欧米諸国などでは、レーシック前の検査としてではなく、角膜変性症が診察で見つかった時に診断を確定させるためにこの検査が行われているようです。
顆粒状角膜変性症に対してレーシックを受けてしまった場合には?
さて、それはともかく、もし過去に、顆粒状角膜変性症の素因があるにも関わらずレーシックを受けてしまい、混濁がひどくなってしまった人はどうすれば良いのでしょうか?
実は、再発した混濁に対してもPTKが有効です。ただし、この場合には、レーシックの際に作ったフラップは、取り除いてしまった方が良い術後成績が得られています(文献8)。フラップを残してPTKをしても、またその後しばらくするとフラップ下に再び混濁が再発するので、いくらやってもキリがないのですが、フラップを取り除いてしまえばそのようなことはなくなります。
「150μm前後もあるフラップを取り除いて大丈夫ですか?」と聞かれることがありますが、現時点までで、フラップを取り除いたことにより角膜が変形したとか、何か重大なことが起きたと言う報告は私が調べた限りありません。
もちろん、角膜移植を行なっても良いのですが、角膜移植は大きな手術です。フラップ切除とPTKの方が手術時間もずっと短く、身体への負担も少なく、またうまくいった場合の見え方も良いので、まずはそちらを先に行ってみる価値があります。私たちも、フラップ切除とPTKを組み合わせて行なったことが何度かありますが、現時点までの成績は良好です。
それでも、どうしてもうまくいかない場合には、最終手段として角膜移植を考えるのが良いと思います。
再発でお困りの方は、お近くの角膜専門病院で相談されることをお勧めします。
参考文献)
1)Clinically atypical granular corneal dystrophy with pathologic features of lattice-like amyloid deposits. A study of these families. Ophthalmology 1988 Jan;95(1):46-51. https://pubmed.ncbi.nlm.nih.gov/3278259/
2)Prevalence of granular corneal dystrophy type 2 (Avellino corneal dystrophy) in the Korean population. Othalmic Epidemiol. 2010 Jun;17(3):160-5.
https://pubmed.ncbi.nlm.nih.gov/20455845/
3)Homozygous granular corneal dystrophy type II (Avellino corneal dystrophy): natural history and progression after treatment. Cornea 2007 Oct;26(9): 1095-100
https://pubmed.ncbi.nlm.nih.gov/17893542/
4)Alteration of the ocular surface with recurrence of granular/avellino corneal dystrophy after phototherapeutic keratectomy: report of five cases and literature review. Ophthalmology 2001 Apr;108(4):810-7.
https://pubmed.ncbi.nlm.nih.gov/11297503/
5)Recurrence of corneal dystrophy resulting from an R124H Big-h3 mutation after phototherapeutic keratectomy. Cornea 2002 Aug;21(6):570-3.
https://pubmed.ncbi.nlm.nih.gov/12131032/
6)Update on contraindications for laser-assisted in situ keratomileusis and photorefractive keratectomy. Curr Opin Ophthalmol 2014 Jul;25(4):251-7.
https://pubmed.ncbi.nlm.nih.gov/24837576/
7)Evaluation of TGFBI corneal dystrophy and molecular diagnostic testing. Eye (Lord) 2019 Jun;33(6):874-881.
https://pubmed.ncbi.nlm.nih.gov/30760895/
8)Long-term Clinical Outcomes of Phototherapeutic Keratectomy in Corneas With Granular Corneal Dystrophy Type 2 Exacerbated After LASIK. J Refract Surg.
http://2018 Feb 1;34(2):132-139.

先進的な技術があれば治るをモットーに、円錐角膜治療で進行を止めるための角膜クロスリンキングを日本で初めて導入した実績があり、国内の角膜クロスリンキング手術を牽引しています。また新しい角膜内皮移植DMEKの執刀ができる数少ないドクターの一人です。