再発性角膜びらんの治療
こんにちは。少し時間が空いてしまいましたが、今回は、再発性角膜びらんについて書きたいと思います。
再発性角膜びらんとは何かというと、日本眼科医会のウェブサイトを参照すると
「突然、角膜に傷(上皮びらん)ができて、いったん治った後、また再発をくり返す病気です。」とあります。
https://www.gankaikai.or.jp/health/18/09.html
再発性角膜びらんの症状は、朝起きた時に突然目が痛くなる、という方が多いです。これが、繰り返して何度も起きます。
シンプルに「痛くて、涙が出て、目が開けられない」という状態ですが、これはかなり辛いです。
再発性角膜びらんの原因はいろいろですが、よくあるのは、何か角膜(黒目の表面)に傷ができてしまったのをきっかけに、同じ場所の角膜上皮(黒目の表面の皮)が剥けやすくクセになってしまう、というものです。
角膜の表面には、皮膚でいうと表皮に相当する「角膜上皮細胞層」という3〜4層の細胞で構成される“皮”があります。この上皮細胞層は、ヘミデスモゾームという接着装置を介してその下の基底膜に接着しています。一度外傷を受けたのをきっかけに、この接着装置がうまく働かなくなり、それで同じ場所の皮が剥けやすくなると言われています。
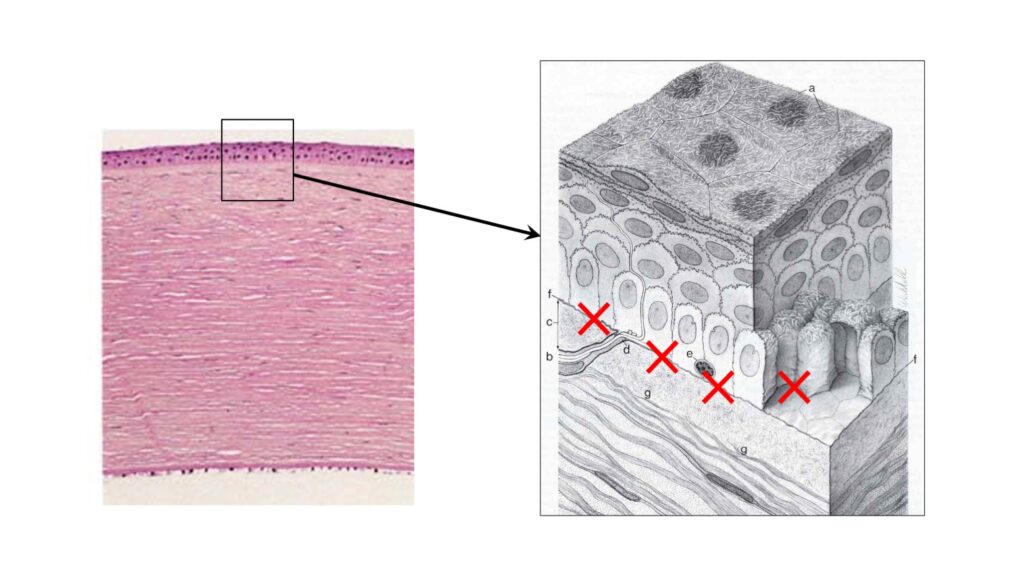
朝起きた時に症状が出やすいのは、人間は眠っている間には涙が分泌されないため、朝起きて目を開ける時に乾いた瞼と角膜表面との間に摩擦が生じて角膜上皮が剥ける、と説明されています。
再発性角膜びらんを起こすきっかけは、外傷の他にも、角膜の感染症(でも、これは個人的には感染症をきっかけに再発性角膜びらんになった人には出会ったことありません)、角膜変性症(特にEBMD;Epithelial basement membrane dystrophyと呼ばれるもの)などが挙げられています。
EBMDというのは、先天的にTGFβという遺伝子に異常がある人に起こる病気で、角膜上皮細胞の新陳代謝や基底膜の生成に異常を生じる疾患ですが、アメリカ眼科学会(AAO)のウェブサイトによると、人口の6〜18%に起きると記載されています。そんなにたくさんの人にあるということは、ほとんどの人は無症状だということでしょう。そもそもそんな大勢の人に起きる先天異常は、異常というより体質と言った方が良さそうです。
https://www.aao.org/bcscsnippetdetail.aspx?id=765fbc34-c4a7-4f4e-bb02-7a2a9a068ed4
他にも、レーシックなどの目の手術の後に起きやすくなるということも報告されています。手術というのは一種の外傷ですから、これも不思議ではありません。
治療は、急性期の治療と、再発予防のための治療に大別されます。
急性期、つまり、いまびらんが生じていて、痛くて仕方ないという時には、
- 治療用ソフトコンタクトレンズを装用する
- 痛み止めの内服薬、抗炎症薬の点眼を処方する
が中心になります。日本では、ドライアイの治療薬(ヒアルロン酸製剤など)もよく処方されています。
以前は感染予防のために抗生物質の点眼が処方されるのが一般的でしたが、最近は処方されないこともあります。感染が起きる前にやたらに抗生物質を使うと、逆に耐性菌が増えるのであまりあてずっぽうに使わない方が良い、という考え方が主流になってきているからです。
他にも、再発性びらんの治療については古くからいろいろな文献が出ていますが、新しいところでは、こちらの論文にいろいろ記載されているので見てみましょう。
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC6376883/
- 人工涙液(防腐剤の含まれていないもの)
- 非ステロイド系消炎薬点眼(痛みを緩和するため)
- ステロイド点眼(炎症を抑制する)
- 抗生物質点眼(感染予防のため)
- 就眠時眼軟膏(まぶたとの摩擦の軽減のため)
- 保護用コンタクトレンズ(痛みを緩和し、上皮治癒を促す)
- 涙点プラグ(涙液量の増加、ドライアイ治療のため)
- 高潮食塩水軟膏(角膜浮腫の改善のため)
- 自己血清点眼(成長因子などの涙液中の成分を補充)
- 羊膜移植(上皮の修復を促す)
- MMP阻害薬(上皮治癒を促進)
日本で行われている治療とほとんど同じですが、後半はいろいろ違うものも書かれていますね。
でも、本当のところそこまで必要か、というと、ほとんどの人には必要ないと思います。
例えば、涙点プラグは外来で簡単にできる処置ですが、若くて涙の量が正常な人に使うと涙が常に目から溢れてきてしまいます。
また、8以降のものはどこの病院でも使えるわけではないですし、MMPの阻害薬の点眼薬などは、日本では市販されていないと思います(少なくとも私はまだ聞いたことがありません)。
再発性角膜びらんで本当に痛いのは数日で、それも保護用コンタクトレンズを入れてしまえば、かなり痛みは収まるのですが、問題は再発することです。頻繁な人では、月に1回以上の頻度で再発することもあり、そういう方は本当に日常生活に支障が出てしまい、予防策が必要になります。
上記の治療の中で、予防として使えるものは、
- 夜寝るときに眼軟膏を目に点入する(寝ている間は涙が出ないので、乾いて瞼の裏側と擦れて起きるときにびらんが発生するのを防ぐ)
- 朝起きるときに人工涙液などの点眼薬を使う
などです。これをするだけでも、かなり再発頻度は減らせる可能性があります。
それでも再発してしまう方には、外科治療が必要になります。
再発性角膜びらんの再発を防ぐための治療として、一番日常的に行われているのはAnterior stromal puncture(ASP)です。
ASPは、細い注射針を使用して、角膜上皮を実質に向けて軽く刺して、瘢痕形成させることにより、上皮の接着を改善させる方法です。点眼麻酔だけで数分でできる処置で、外来で手軽にできます。
そして、ASPをしても再発が防げなかった場合には、phototherapeutic keratectomy (PTK)を行うという方法があります。
PTKは、レーシックなどに使用するエキシマレーザーを使った治療法で、通常は、角膜の濁りを削ったりするのに使います。この治療を再発性角膜びらんに応用して用いることができます。方法は、接着が悪くなった部分の上皮を取り除き、その直下の角膜実質表面にごくわずかな(5〜10μm程度の)レーザー照射(切除)を行います。そうすると、再発率が低くなることが知られています。レーザー照射(切除)量はごく少ないので、近視や乱視の度数に影響を与えることはありません。
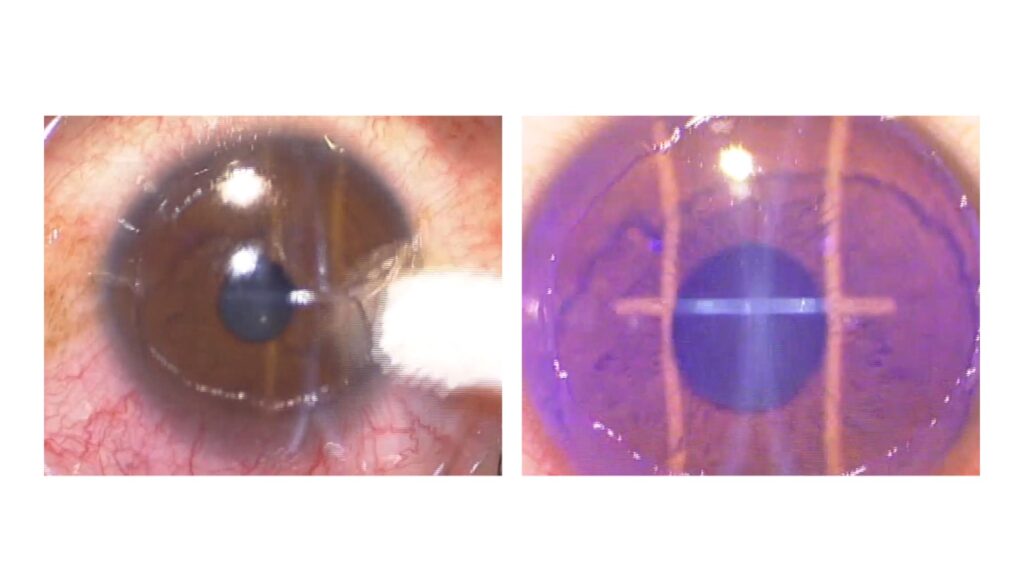
接着の悪い上皮を取り除き(左)、レーザーを少量照射する(右)。
私たちも以前に、レーシックの後に再発性びらんを生じた患者さんへの治療としてのASPとPTKの成績を比較したことがありますが、ASPよりもPTKの方が再発予防効果が高く、特に、びらんの面積が大きい人には、PTKの方が有効という結果になりました。(眼科手術 2004年、第17巻、553−556頁)
私自身もこれまでで10名前後の再発性角膜びらんの方(レーシック後に限らず)にPTKを行ったことがありますが、そのうち術後に再発したのは1人だけです。
再発性びらんに対するPTKは効果があってとても良い治療法だと思いますが、日本ではエキシマレーザーを持っている施設が限られこともあり、意外と知られていません。そして、これまた残念なことに、日本ではまだ再発性角膜びらんへのPTKは保険が適応されていません。こちらも、円錐角膜治療と同様に、罹患人口が少ない病気なので、厚労省が求める臨床研究が簡単にできないということと関連しているのだと思います。
目が痛いととりあえず仕事にも勉強にも集中できないものです。かと言って、一回の治療に10万円以上もの金額を払うのは、なかなかハードルが高いでしょう。痛みの苦痛と、それで無為になる時間を取り戻せるならば価値がある、と考えられる人はいいですが、そうでない場合もあります。できればこういう病気の治療には、何らかの公的補助がほしいところです。

先進的な技術があれば治るをモットーに、円錐角膜治療で進行を止めるための角膜クロスリンキングを日本で初めて導入した実績があり、国内の角膜クロスリンキング手術を牽引しています。また新しい角膜内皮移植DMEKの執刀ができる数少ないドクターの一人です。

加藤先生こんばんは。
4月より高校生になる息子がおそらく再発性角膜上皮剥離と思われます。小6の頃より何度も目を痛がりその度に1週間程度休んでいました。
私(46歳)も子供の頃から再発性角膜上皮剥離で苦しんできました。12〜40歳ぐらいまで度々痛みに苦しんできました。
息子が弓道をやっておりまして、大会や試合も多くなると思います。合宿などもあり、再発が不安です。再発を防ぐ方法はないでしょうか。
日頃のケアも含め、アドバイスをいただけたら嬉しいです。
よろしくお願いいたします。
吉川里佳様、コメントありがとうございます。
私の少ない経験からは、親子で発症したケースというのは今まで経験したことがありません。考えられないことはないとは思いますが、まずは本当に再発性角膜びらんなのかどうかを確認した方が良いと思います。
痛みで辛い思いをされているのであれば、なおのこと、正確に診断して適切な治療を行った方が良いですね。診断が間違っていると、正しい治療には結び付きません。
治療法については、本文に記載したとおりです。
ぜひお近くの眼科医、できれば角膜に強い病院などを受診されて、現状把握から始めていただくのが良いかと思います。
なかなか 回復できません。眼科の治療で半年経過している状況です。
ヒアルロン酸NA点眼液0.1%
レポフロキサン点眼液0.5%
つけています。(左側 です。右側は正常)
脳梗塞後遺症で左顔面三叉神経麻が、麻痺している、関係あるでしょうか?
アドレスお願い致します。
持田正則様、コメントありがとうございます。
三叉神経麻痺ということは、顔面の知覚が落ちていますか?
角膜の知覚神経は三叉神経の一部ですので、もし、三叉神経が麻痺して角膜の知覚も落ちているようであれば、角膜の傷は非常に治りにくくなります。
普通の再発性角膜びらんとは異なる病態で、違う治療が必要になってくると思います。
まずは、主治医の先生に、角膜の知覚について相談してみてください。
初めまして、私は今から6年以上前から右目が年に2〜3回再発性角膜ビランで角膜の剥がれが続いています。
点眼及び軟骨は毎日していますが再発が続いおり、大事な仕事に影響が生じています。完全に剥がれるのは年2〜3ですが、夜中や朝方にヤバい!って事も数多くあります。その時必ず右目が下になっている事に気づき圧迫感から角膜が剥がれそうになっているのでは?と思い出来る限り左目を下にして横向きにして寝る様にしていますが、剥がれる時は必ず朝右目が下になった状態から剥がれたり、朝痺れや涙が流れ違和感ある状態から、日中に剥がれた時も今まで3回殆どあります。また仕事や車の運転中にまたいつ起きたら…と思うと恐怖の毎日です。今まで京都府立医科病院の眼科専門医の先生や他の眼科を数件診てもらいましたが、今の治療では直す事が無理と感じています。関西でレーザー治療が可能な病院を出来れば教えて頂きたいです。